© В. Л. Мартынов, 2002 г.
УДК 616.346.5
Поступила 15.11.2001 г.
В.Л.Мартынов
Военно-медицинский институт ФПС РФ при НГМА, Нижний Новгород
Рабочие гипотезы о возможностях клапанной гастроэнтерологии
В настоящее время существует парадоксальная ситуация, когда доминирующее в медицине мнение признает вредоносность нарушения функции таких барьерных структур, как кардия, привратник, сфинктер Одди, клапаны сердца, клапаны вен нижних конечностей и т.д., но игнорирует несостоятельность илеоцекального запирательного аппарата (баугиниевой заслонки) как возможную причину патологии пищеварительной системы, а также различных экстраинтестинальных заболеваний. По нашим данным, основанным на анализе 976 ирригоскопий, несостоятельность баугиниевой заслонки (НБЗ) выявлена в 56% случаев. Несмотря на эти факты, практическая и научная медицина внимания такому феномену не уделяет.
Хотелось бы в этой статье обратиться к клинике НБЗ, некоторым этиопатогенетическим звеньям в развитии различной патологии организма с позиций клапанной гастроэнтерологии, познакомить с научно-практическими результатами хирургической коррекции дефекта, осветить возможные перспективы метода, т. е. выдвинуть рабочие гипотезы, и в случае заинтересованности читателей пригласить их к совместному научно-практическому сотрудничеству.
За 15 лет изучения указанной проблемы оперативному лечению по поводу НБЗ подвергнут 281 пациент в возрасте от 6 до 67 лет. Все операции выполнены по оригинальным методикам после подтверждения патологии методом ирригоскопии. У 73 пациентов оперативное пособие дополнено коррекцией выявленного хронического нарушения дуоденальной проходимости (ХНДП).
По меткому выражению Я.Д.Витебского, желудочно-кишечный тракт (ЖКТ) – это дорога с односторонним движением. Любое встречное движение по такой дороге – это путь к аварии 1. Такую односторонность в ЖКТ обусловливают ряд клапанов, которые делятся на две группы: абсолютного и относительного действия. Клапаны абсолютного действия в норме всегда пропускают содержимое из вышележащих отделов в нижележащие. Движение содержимого в обратном направлении (это будет считаться рефлюксом) обязательно вызовет патологию.
Клапанов абсолютного действия два: сфинктер фатерова сосочка и илеоцекальный запирательный аппарат (баугиниева заслонка). Клапаны относительного действия в некоторых условиях могут допускать рефлюкс из нижележащих отделов в вышележащие, что является приспособительной реакцией. С позиций клапанной гастроэнтерологии мы постараемся представить этиопатогенез, принципы лечения и первые его результаты некоторых заболеваний как со стороны ЖКТ, так и вне его.
Одну из ведущих ролей в пищеварительной системе мы отводим илеоцекальному запирательному аппарату, разграничивающему функции тонкой и толстой кишок, изолирующему тонкую кишку от рефлюкса толстокишечного содержимого, который резко отличается по химическому составу, физическому состоянию и бактериальному спектру.
В результате НБЗ происходит заброс миллиардов микробов толстой кишки в тонкую, наступает «колонизация» тонкой кишки аллохтонными (чужеродными) микроорганизмами, что приводит к развитию в тонкой кишке гнилостных и бродильных процессов. Продукты жизнедеятельности микроорганизмов – индол, фенол, крезол, скатол, пирокатехин, карболовая кислота, сероводород, меркаптан, этан, метан и т.д. – поражают слизистую оболочку тонкой кишки и, всасываясь в кровь, вызывают явления аутоинтоксикации. Эти метаболиты не могут быть достаточно детоксицированы, особенно при заболеваниях печени. Токсическими, инвазивными и нередко некротическими свойствами микробы способствуют разрушению кишечной стенки, а также дистрофическим, деструктивным и некротическим изменениям слизистой оболочки. При этом нарушается барьерная роль кишечной стенки. Кишечник становится входными воротами инфекции, о чем свидетельствует неспецифическая бактериемия у больных с кишечным дисбактериозом и формирование очагов эндогенной инфекции. Лимфоидная ткань по ходу ЖКТ также страдает в результате хронизации процесса, а следствием этого является дефицит иммуноглобулинов А и М. Организм становится менее защищенным перед микробной агрессией.
Кроме токсического действия на кишку продукты жизнедеятельности бактерий оказывают аналогичное влияние на печень, желчный пузырь, желудок, поджелудочную железу. В результате воспаления стенки тонкой кишки, лимфатических сосудов и лимфатических узлов, расположенных в забрюшинном пространстве и около двенадцатиперстной кишки, развивается спаечный процесс вокруг последней, а также в начальной части тощей кишки. Эти отделы кишечника расположены мезоперитонеально и не имеют брыжейки, что ограничивает их подвижность и способствует спаечному процессу. Фиброзные тяжи (вследствие спаечного процесса) и увеличенные лимфоузлы сдавливают извне конечный отдел двенадцатиперстной кишки, чем затрудняют выход из кишки ее содержимого, повышая в ней полостное давление. Гипертензия в двенадцатиперстной кишке затрудняет выход секретов из органов, которые в нее впадают (из желчного пузыря, поджелудочной железы, печени, желудка), что влечет за собой возникновение хронического воспаления в указанных органах. Колонизация микробами может вызвать в них инфекционный процесс.
Нарушение общего состояния возникает с того периода болезни, когда начинает страдать всасывание в тонкой кишке. Поэтому в разной степени оно имеет место в большинстве хронических энтеритов. Встречаются формы хронического энтерита, которые проявляются исключительно общими симптомами, на первый взгляд не имеющими отношения к кишечному тракту, и лишь тщательное клиническое обследование позволяет выявить истинный характер болезни: нарушение белкового обмена, ферментативных систем ЖКТ, жирового обмена, фосфолипидов, холестерина, нарушение углеводного, витаминного, минерального обменов, эндокринная недостаточность, нарушения гемопоэза, нервной системы, патология кожи, легких, сердечно-сосудистой системы.
Для лабораторного подтверждения хронической аутоинтоксикации мы определяли такие показатели, как индикан мочи, уровень средних молекул сыворотки крови, перекисное окисление липидов, липидный обмен. Оказалось, что при несостоятельности баугиниевой заслонки качественная реакция мочи на индикан положительна в 95% случаев (в норме эта реакция отрицательная), уровень средних молекул повышен у 77% пациентов (в среднем это значение на 43,5% превышало норму), уровень холестерина превышал нормальные показатели у 8%, b-липопротеидов – у 18%, триглицеридов – у 25%, коэффициент атерогенности – у 45%, перекисное окисление липидов сыворотки крови – у 52% больных.
Эти показатели доказывают наличие хронической аутоинтоксикации при НБЗ и косвенно подтверждают теорию старения И.И. Мечникова как следствие длительной аутоинтоксикации, исходящей из толстой кишки 2, 3. В результате баугинопластики реакция мочи на индикан оказалась положительной лишь в 5% наблюдений, но и то лишь после рецидива НБЗ из-за несовершенства применяющейся в первое время методики операции.
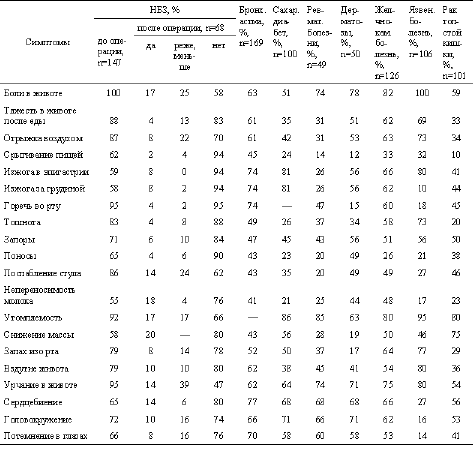
Исследования 147 пациентов с НБЗ позволили определить клиническую картину заболевания (табл. 1). Сравнивая клинические проявления до и после хирургической коррекции илеоцекального запирательного аппарата, можно сделать вывод, что он создан природой не зря.
Рассмотрим клинические проявления НБЗ и ХНДП, возможности их коррекции в этиопатогенезе и лечении некоторых нозологических форм.
| Таблица 1 Клиническая картина при НБЗ и исследуемых нозологических единицах
|
 |
Хирургическая коррекция иммунологической гипореактивности
Достижения современной иммунологии способствовали углублению представлений о причинах и механизмах развития многих заболеваний человека. Иммунная система – это совокупность всех лимфоидных органов и скоплений лимфоидных клеток человека. Антигены, несущие признак генетической чужеродности, при введении в организм вызывают развитие специфических иммунологических реакций. Исследования ассоциированной с ЖКТ лимфоидной ткани выделяют три основные группы иммунологических элементов: лимфоидные фолликулы, располагающиеся на всем протяжении кишечной трубки, плазматические и Т-лимфоидные клетки, диффузно инфильтрирующие слизистую оболочку органов пищеварения, малые неидентифицированные клетки. Установлено, что у 82,4% больных хроническим колитом, у 70% больных хроническим энтероколитом наблюдается выраженное снижение иммунологической реактивности организма при заболеваниях ЖКТ. Отмечается четкая зависимость степени изменения иммунологической резистентности от тяжести клинической картины заболевания, снижение факторов защиты отражает угнетение реактивности организма, тогда как повышение содержания этих факторов в крови свидетельствует о напряженности иммунных процессов и является показателем компенсаторно-приспособительных реакций 4. Чем тяжелее течение хронического энтероколита, чем больше его длительность, тем ниже уровень общей реактивности организма, ниже уровень естественного иммунитета.
Мы поставили задачу – изучить общую резистентность организма при НБЗ и после пластической операции по ее коррекции, не вдаваясь в подробности каждого случая клинического наблюдения.
Работа выполнена совместно с кафедрой микробиологии НГМА. Были произвольно взяты сыворотки крови у 20 больных с НБЗ и у 22 пациентов после проведенной по нашей методике баугинопластики в сроки 1-2 года после операции. Определяли содержание антител к пептидогликану золотистого стафилококка (штамм 885, солюбилизированный ультразвуком). Каждую пробу ставили в 3 повторах, высчитывая средний результат.
Пептидогликан – структурный компонент клеточной стенки всех бактерий, имеющий кроме своих индивидуальных черт и определенную иммунологическую общность, что позволяет косвенно судить о содержании антипептидогликановых антител в целом.
В группе из 20 больных хроническим энтероколитом и НБЗ содержание антител к пептидогликану золотистого стафилококка превышало таковое у практически здоровых людей (позитивный контроль) у 8 больных (40%) , было меньше – у 12 (60%). Содержание антител более чем в 2 раза по сравнению со здоровыми отмечено у 3 больных (15%). В группе из 22 пациентов, которым 1-2 года назад была выполнена баугинопластика, содержание антител к пептидогликану было выше, чем у практически здоровых людей (позитивный контроль), у 14 (64%), меньше – у 8 (36%). Содержание антител более чем в 2 раза по сравнению со здоровыми отмечено у 9 пациентов (41%). Эти цифры говорят о более сильном иммунитете при состоятельной баугиниевой заслонке.
Липидный обмен
Синтез холестерина (ХС) осуществляется в клетках почти всех органов и тканей, однако в значительных количествах – в печени (80%), стенке тонкой кишки (10%) и коже (5%). Именно в печени и стенке тонкой кишки происходит образование содержащих ХС липопротеидов. Катаболизм ХС протекает в печени (окисление ХС в желчные кислоты), в надпочечниках и плаценте (образование из ХС кортикоидных гормонов), фолликулярной ткани и яичниках (образование стероидных половых гормонов).
Роль липопротеидов высокой плотности (ЛПВП) в организме прежде всего определяется их участием в гомеостазе ХС в плазме крови и тканей благодаря вовлечению в так называемый обратный транспорт ХС. ЛПВП транспортируют холестерин из тканей в печень для окисления в желчные кислоты, что повышает их антиатерогенную активность. Образование ЛПВП происходит в основном двумя путями: 1) в гепатоцитах и энтероцитах; 2) в токе крови. Катаболизм же ЛПВП происходит в основном в почках, печени, яичниках, надпочечниках.
Липопротеиды низкой плотности (ЛПНП) образуются главным образом в крови и в меньшей мере – в печени. Но роль печени в прямом синтезе ЛПНП особенно возрастает при тяжелых формах II типа гиперлипопротеидемии. Катаболизм же ЛПНП осуществляется в основном в печени (50-60%). Остальная часть приходится на клетки периферических тканей. ЛПНП транспортируют ХС в клетку, в чем и заключается их атерогенное действие. Считается, что развитие атеросклероза зависит не столько от уровня общего ХС в плазме крови, сколько от его распределения между различными классами липопротеидов (ЛП) или, другими словами, от соотношения ЛПНП и ЛПВП. В норме в крови человека имеется 30-кратное молярное преобладание антиатерогенных ЛП (ЛПВП) над атерогенными (ЛПНП), и ослабление такого преобладания может быть причиной развития атеросклероза. В настоящее время предложены хирургические методы коррекции гиперхолестеринемии, не поддающиеся диетотерпии и лекарственным воздействиям. Так, применяют операцию частичного илеошунтирования, известную как операция Бухвальда, но она имеет очень много побочных действий. Из других методов хирургической коррекции гиперхолестеринемии следует упомянуть о пересадке печени. Правда, пока в мире сделано лишь несколько таких операций больным с семейной гомозиготной гиперхолестеринемией. Выраженный гипохолестеринемический эффект от пересадки печени является отличным примером, иллюстрирующим, насколько важна роль печени в гомеостазе ЛПНП и ХС 5.
При НБЗ и ХНДП в силу различных причин страдает и печень. Приведем данные липидного обмена у пациентов, у которых по данным ирригоскопии диагностирована НБЗ 6, и наши данные у пациентов, которым была выполнена ранее баугинопластика (табл. 2).
Таким образом, предлагается рабочая гипотеза о новом методе хирургической коррекции нарушения липидного обмена.
Учитывая влияние ЖКТ на этиопатогенез таких заболеваний, как бронхиальная астма (БА), различные фармакомикозы, ревматоидные болезни, сахарный диабет, желчно-каменная болезнь, язвенная болезнь желудка (ЯБЖ) и двенадцатиперстной кишки, рак толстой кишки, нами определена клиника НБЗ у пациентов с указанными патологическими формами и без них (см. табл. 1). Рассмотрим полученные результаты.
| Таблица 2 Сравнительные данные липидного обмена у пациентов с НБЗ и после баугинопластики, % |
 |
Связь с пищевой аллергией
Аллергические проявления вне пищеварительной системы отмечены у 21% больных пищевой аллергией, которая имелась у 21,7% пациентов, страдающих БА, причем в 4,1% случаев она являлась основной и единственной причиной астмы 7.
Пищеварительный тракт является не только органом, через который путем всасывания в организм могут проникать различные аллергены, но и местом проявления аллергических реакций. В подобных случаях он выступает как шоковый орган, в котором развивается реакция антиген – антитело. По нашим данным, при НБЗ и часто связанным с ней ХНДП в пищеварительной системе развиваются дистрофические, атрофические, воспалительные изменения, что способствует нарушению расщепления и повышению вероятности проникновения в организм не только пищевых продуктов, но и их примесей, консервирующих средств, медикаментов, продуктов обмена и токсинов бактерий, грибов, паразитов и других протеинсодержащих веществ. При гастроэнтерите у взрослых всасывание аллергенов возрастает в 4 раза, а у детей – в 5-6 раз и более (следует напомнить, что формирование баугиниевой заслонки заканчивается к 5-6-летнему возрасту) 7. В результате НБЗ печень из-за эндотоксикоза не препятствует в достаточной степени поступлению аллергенов из пищеварительного тракта в общий кровоток, что вызывает вторичную сенсибилизацию организма.
Непереносимость различных пищевых продуктов отметили 81 человек (55% больных). Подавляющее большинство пациентов с БА и дерматозами четко указали пищевые продукты, после употребления которых возникает бронхоспазм или изменение кожи. Кроме того, они отмечали усиление проявлений гастроэнтероколита (тошноту, рвоту, урчание и вздутие живота, боли в животе, послабление стула, понос, а также слабость, потливость, сердцебиение).
При ФГДС у всех больных установлены признаки гастродуоденита; зондирование желудка выявило нормацидность – в 14% случаев, гиперацидность – в 30%, гипоацидность – в 21%, анацидность – в 35%; УЗИ обнаружило признаки холецистита в 71% и панкреатита – в 22% случаев; зондирование двенадцатиперстной кишки – признаки холецистохолангита в 100% случаев; рентгеноскопия ее с зондом без гипотонии – признаки ХНДП почти у всех пациентов; фиброколоноскопия – илеит в 58%, колит – в 86% случаев; дисбактериоз толстой кишки выявлен в 62% случаев; в 95% – дисбактериоз тонкой кишки по реакции мочи на индикан; уровень средних молекул повышен у 77% пациентов (в среднем на 43,5% от нормы), почти у всех отмечено нарушение копрограммы.
Эти данные говорят о том, что НБЗ и ХНДП создают все условия для развития различных звеньев этиопатогенеза пищевой аллергии.
Всем пациентам выполнена баугинопластика, а в 73 случаях – коррекция ХНДП в виде рассечения связки Трейтца или дуоденоеюностомии. В сроки до 1 года после операции стало возможным употребление пищевых продуктов, вызывавших ранее аллергические реакции, без ущерба для здоровья. У всех пациентов с БА любые пищевые продукты приступов удушья не вызывают, а у пациентов с дерматитами нет прогресса патологии.
Связь с синдромом вегетативной дистонии
Синдром вегетативной дистонии (СВД) обусловлен комплексом патогенных факторов. Проявления этого синдрома разнообразны и включают в себя помимо общеклинических расстройств дисфункцию клапанного аппарата. Выделяют, в частности, миокардиально-клапанную дисфункцию.
Проведено комплексное обследование 120 больных с НБЗ с применением тестов на эндогенную интоксикацию (качественная реакция мочи на индикан, уровень средних молекул в сыворотке крови), синдром мальабсорбции, рутинных методов обследования ЖКТ, табличных методов определения вегетативного тонуса, интервалокардиографии с комплексной обработкой.
СВД выявлен у 32% больных и проявляется повышенной утомляемостью, головокружением, сердцебиением, головными болями, гипергидрозом, вазомоторной лабильностью. Вегетативный тонус большинства больных изменялся в сторону симпатикотонии: у 57% отмечалось умеренное повышение симпатического тонуса, у 20% – выраженное. Только у 2% больных было выявлено преобладание парасимпатического тонуса вегетативной нервной системы.
Все пациенты проходили контрольное лечение по поводу гастроэнтероколита в течение 5-15 лет без значительного улучшения. В связи с этим им была проведена операция по коррекции илеоцекального запирательного аппарата.
У 88% больных наступило значительное улучшение в виде исчезновения или уменьшения явлений гастроэнтероколита и исчезновения СВД – у 66%. В 17% случаев имело место уменьшение СВД.
Связь с бронхиальной астмой
По литературным данным, этиопатогенетическая связь между ЖКТ и БА отмечается в 40-82% 9.
При этом выделяют следующие взаимосвязи:
1) дуоденогастроэзофагальный рефлюкс
с последующей микроаспирацией молекул соляной кислоты и солей желчных кислот;
2) перераздражение блуждающего нерва
с возникновением многочисленных афферентных импульсов в центральную нервную систему с последующими патологическими эфферентными импульсами в бронхолегочную систему;
3) гиперацидное состояние желудка;
4) грыжа пищеводного отверстия диафрагмы;
5) хроническая аутоинтоксикация, исходящая из пищеварительной системы;
6) пищевая аллергия;
7) нарушение иммунной функции ЖКТ;
8) дисбактериоз.
Нами опрошено 169 больных, страдающих БА. У подавляющего большинства пациентов отмечены клинические проявления патологии, которая, по нашим данным, соответствует НБЗ (см. табл. 1) и ХНДП. Оперированы 40 пациентов с БА на фоне НБЗ и ХНДП. Им выполнена хирургическая коррекция НБЗ и ХНДП. Полученные результаты можно разделить на три группы:
1. Часть пациентов в ближайшем и отдаленном послеоперационном периоде не отмечает приступов удушья и не принимает лекарственных препаратов. Рассечение связки Трейтца оказалось адекватным в коррекции ХНДП, так как расстояние между аортой и верхней мезентериальной артерией (ВМА) на уровне нижней горизонтальной части двенадцатиперстной кишки было у этих больных более 10 мм.
2. Часть пациентов продолжает отмечать принципы удушья, но они стали намного реже и не требуют постоянного приема лекарственных препаратов. Отмечено, что чем больше времени прошло с момента операции, тем лучше становятся их состояние и самочувствие. Этой группе не выполнена адекватная коррекция ХНДП в виде дуоденоеюностомии. У них расстояние между аортой и ВМА на уровне нижней горизонтальной части двенадцатиперстной кишки 10 мм и менее. Рассечение связки Трейтца оказалось малоэффективным.
3. Один пациент не отмечает улучшения. У него выявлена явная зависимость приступов удушья от эмоционального состояния.
Таким образом, можно выдвинуть рабочую гипотезу, что выявление и адекватная хирургическая коррекция НБЗ и ХНДП могут явиться этиопатогенетическими звеньями в лечении некоторых форм БА.
Связь с дерматозами
Выделяют следующие этиопатогенетические звенья в развитии дерматозов.
1. Изменение кислотно-основного равновесия в просвете тонкой кишки, попадание пищи становится для нее антигеном. В кишечнике образуются иммунные комплексы, в том числе и к аутотканям, которые проникают в кровь и оседают в различных тканях, в том числе и в коже, где развивается гиперчувствительность немедленного и замедленного типов. Следовательно, представляется наиболее вероятным считать, что органом пищеварительного канала, наиболее ответственным за развитие дерматозов, является кишечник, особенно тонкая кишка.
2. В результате нарушения всасывания в тонкой кишке создается дефицит многих веществ, в частности витаминов, участие которых в патогенезе дерматозов велико.
3. Эндоинтоксикация у пациентов с дерматозами проявляется повышенным содержанием средних молекул (в 2-3 раза по сравнению с нормой) и поэтому использование сорбентов, гемосорбции, плазмафереза значительно улучшает эффект терапии.
Изучены жалобы 50 пациентов, страдающих различными формами дерматозов: псориазом – 61%, нейродермитом – 27%, розовыми угрями – 7%, системной красной волчанкой – 7%, аллергической реакцией по типу отека Квинке – 2,5%. Из них жалоб на ЖКТ не предъявляли лишь 2,5% больных, остальные отмечали различные нарушения гастроэнтероколитического характера (см. табл. 1). Ранее у них выявлены: хронический гастрит – у 62,5%, хронический холецистит – у 37%, хронический гастродуоденит – у 12,5%, хронический колит – у 12,5%, хронический панкреатит – у 6%, язвенная болезнь двенадцатиперстной кишки – у 6%. У 6% пациентов ранее произведена аппендэктомия по поводу хронического аппендицита.
У 32 больных дерматозами произведена ирригоскопия, у всех выявлен заброс контрастного вещества в подвздошную кишку (НБЗ). Им произведена хирургическая коррекция этой патологии – баугинопластика с использованием твердой мозговой оболочки, у некоторых операция дополнена рассечением связки Трейтца для уменьшения явлений ХНДП. В ближайшем послеоперационном периоде отмечена положительная динамика в виде регресса кожных проявлений и соответственно связанных с ними жалоб, а именно: уменьшение или исчезновение зуда, уменьшение площади высыпаний и степени их выраженности, уменьшение шелушения и в отдельных случаях полное исчезновение патологических элементов на коже, что можно расценить как наступившую стадию ремиссии. Через 3-12 мес после операции пациенты прошли контрольный амбулаторный осмотр. У всех состояние определено как стойкая ремиссия в течении дерматозов. Также отмечено уменьшение или исчезновение жалоб на ЖКТ, предъявляемых до операции.
В процессе наблюдения за изменениями твердой мозговой оболочки, помещенной на серозную оболочку кишечника, выявлено, что через 1-1,5 года эта полоска истончается до диаметра обычной нити, фрагментируется и теряет свою функцию, заложенную в нее при коррекции илеоцекального запирательного аппарата. Поэтому, к большому сожалению, через указанные сроки наступает рецидив НБЗ с ее клиническими проявлениями. Использование полоски сосудистого протеза для коррекции НБЗ (что было выполнено у двух больных с дерматозами) гарантирует надежность запирательной функции илеоцекального перехода.
Профессором Н.С.Торгушиной выполнены исследования кожных биоптатов, взятых во время операции у пациентов с дерматозами с НБЗ и у пациентов с НБЗ без дерматозов 10. Обнаруженные изменения сводились к схожим в этих двух группах больных трем морфологическим картинам.
Во-первых, облигатными для всех полученных препаратов кожи являлись дистрофические процессы, выражающиеся в развитии роговой дистрофии эпителиального пласта, которая проявлялась пара– и гиперкератозом; в мукоидном набухании волокнистых структур сосочкового и ретикулярного слоев дермы, особенно выраженном под базальной мембраной; в постоянной находке в коже больных с НБЗ гиалиноза, также особенно выраженного в ретикулярном слое; в тенденции к атрофии придатков кожи (потовых и сальных желез), которая отмечалась параллельно развитию соединительнотканного гиалиноза.
Вторая группа морфологических процессов, проявившихся в коже, – пролиферация клеток, в первую очередь клеток эндотелия капилляров. Эндотелий большинства капилляров становится высоким, сочным, нередко образуются многорядные пласты, почти полностью перекрывающие просвет сосуда. Интересно отметить, что реакция не сопряжена с воспалением и, на наш взгляд, может быть расценена как проявление изменения общего состава крови. В меньшей мере пролиферативные изменения касались клеток покровного эпителия, которые встречались в виде очагов акантоза.
Третья группа процессов, зафиксированных в коже, выражалась в виде диффузного или очагового дерматита. Воспалительный процесс носил продуктивный характер с превалированием в клеточном составе лимфоцитов с умеренной примесью сегментоядерных лейкоцитов. Воспалительные явления, как правило, сочетались с интенсивной реакцией сосудистого русла, отеками и экстравазатами. Выраженность воспалительных явлений в кожных биоптатах колебалась и чаще всего оценивалась как умеренная.
В 1970 г. Marks и Shuster предложили термин «дерматическая энтеропатия» 11. Исходя из вышесказанного, мы предлагаем термин «энтерогенная дерматопатия», так как он больше раскрывает причинно-следственные взаимоотношения между ЖКТ и дерматозами.
Таким образом, выдвигается следующая рабочая гипотеза: выявление и хирургическая коррекция НБЗ и ХНДП могут явиться этиопатогенетическими звеньями в лечении дерматозов.
Связь с ревматоидными болезнями
В ревматологии выделяют отдельный тип артрита, протекающий как осложнение заболевания кишечника, называемый энтерогенным артритом. Механизм взаимоотношения пока не ясен, но артрит никогда не предшествует поражению кишечника. Он углубляется параллельно с кишечной патологией. Еще выделяют реактивный артрит. При этом инфекция находится вне полости сустава. Этот термин применяют для обозначения артрита, развившегося после кишечной или мочеполовой инфекции. Предполагают, что патогенез таких артритов опосредуется иммунными комплексами. При абсорбции бактериальных агентов наступает выработка к ним антител. Полученные иммунные комплексы и оседают в суставах с развитием артритов.
Одно клиническое наблюдение в ОКБ им. Семашко излечения синдрома Рейтера после баугинопластики и ликвидации ХНДП при неэффективном консервативном лечении заставило предположить важную роль НБЗ и ХНДП в этиопатогенезе ревматоидных болезней.
Исследованы жалобы, характерные для НБЗ и ХНДП, у 49 пациентов с ревматоидными болезнями. Из них у 18 диагностирован ревматоидный артрит, у 17 – реактивный артрит, у 5 – ревматизм, у 5 – системная красная волчанка, у 2 – анкилозирующий спондилит Бехтерева, у 1 – болезнь недостаточности коллагена 1-го типа, у 1 – системная склеродермия хронического течения с поражением суставов, пищевода, кожи, сосудов. Подавляющее большинство пациентов отмечали патологические проявления со стороны ЖКТ (см. табл. 1).
Таким образом, выдвигается рабочая гипотеза, что выявление и хирургическая коррекция НБЗ и ХНДП могут являться этиопатогенетическими звеньями в лечении ревматоидных болезней.
Связь с сахарным диабетом
Существует три точки зрения о связи нарушений в ЖКТ и сахарного диабета (СД):
СД является первичным заболеванием, а нарушения в ЖКТ – осложнениями, т.е. вторичными нарушениями;
нарушения в ЖКТ образуются вследствие лечения СД;
нарушения в ЖКТ могут являться первичными, а СД – вторичным.
Результатом исследования этой взаимосвязи явилось введение понятия «энтероинсулярная ось». Под энтероинсулярной осью подразумевают прямую инсуляцию островковых клеток абсорбированными питательными веществами и передачу сигналов эндокринными факторами и нервными структурами. Главным кандидатом на роль инкретина является гастроингибирующий полипептид (ГИП), высвобождение которого зависит от всасывания питательных веществ. Поэтому нарушение секреции ГИП обнаруживают при многих желудочно-кишечных и метаболических заболеваниях.
В 1906 г. Moore, Edie и Аbraм предполагали, что двенадцатиперстная кишка вырабатывает химический возбудитель внутренней секреции поджелудочной железы. La Barre отмечал, что в кишечнике вырабатывается гуморальный фактор, который высвобождает инсулин или потенцирует его высвобождение в ответ на глюкозу (его называют инкретином) 12. С 1967 г. связь между кишечником и островками стали называть энтероинсулярной осью. Эта ось довольно сложна и включает прямую стимуляцию островковых клеток субстратом – всосавшимися питательными веществами, а также передачу сигналов от кишечника к островкам через эндокринные факторы и нервы. ГИП наиболее вероятнее претендует на роль инкретина. Высвобождение этого гормона зависит от всасывания питательных веществ, так как простое присутствие их в кишечнике не индуцирует секрецию ГИП 13.
Так высвобождение ГИП стимулируется всасыванием моносахаридов 6 и жирами 14. Причем индуцируемое глюкозой высвобождение ГИП зависит в основном от функции двенадцатиперстной кишки, а индуцируемое жиром – от функции тощей кишки, что обусловлено, по-видимому, существованием двух типов содержащих ГИП клеток с разной чувствительностью к глюкозе и жиру. Физиологически снижение секреции ГИП и, следовательно, инсулина объясняют неполноценным питанием (мальабсорбцией), замедлением всасывания. Эти условия развиваются при ХНДП и НБЗ.
Учитывая сильную функциональную нагрузку при НБЗ и ХНДП на печень, где в норме разрушается до 30% инсулина, представляется очень важным изучить функцию печени, сахарную кривую до и после хирургической коррекции указанной патологии.
Инсулин – белок, а продукты жизнедеятельности микрофлоры, их ферменты, содержат значительное количество протеаз. Возникает большая вероятность при НБЗ взаимодействия в печени выработанного в поджелудочной железе инсулина и всасывающихся из тонкой кишки микробных продуктов жизнедеятельности.
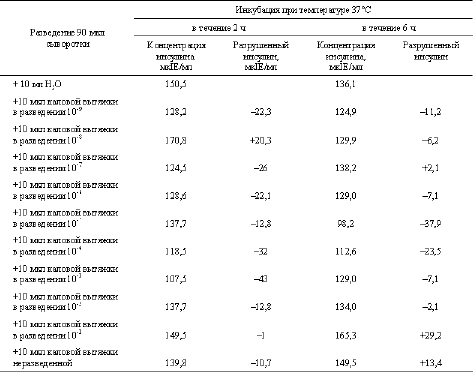
Естественно, возникает предположение о частичном разрушении инсулина при такой ситуации. Нами совместно с доктором Б.Н.Сидневым (отделение радиоизотопной диагностики ОКНДЦ) на аппарате «DLS» (США) выполнен следующий эксперимент. От одного больного после завтрака и введения 60,0 мм 40% глюкозы внутривенно через 60 мин была взята чистая сыворотка в 2 пробирки, для определения инсулина. В первой пробирке количество инсулина составило 47,8 мкIE/мл, во второй пробирке – 47,2 мкIE/мл (этот инсулин связан с йодом и антителами, по которым и производится расчет). Выполнено также две серии 10-кратных разведений дистиллированной водой вытяжек из фекалий пациента (50 г фекалий + 450 мл физиологического раствора). В каждое разведение вытяжки добавлены равные количества сыворотки с определенным в ней инсулином. В первой серии инкубация полученной смеси при температуре 37°С составила 2 ч, во второй серии – 6 ч. Обе серии смесей затем перенесли холодовую инкубацию в течение 17 ч.
После этого в каждом разведении обеих серий определяли инсулин. По разнице между количеством инсулина в сыворотке крови без инкубации и без добавления фекальной вытяжки и количеством инсулина в каждом разведении после инкубации с добавлением вытяжки из фекалий в обеих сериях определяли количество оставшегося разрушенного инсулина (табл. 3).
| Таблица 3 Количество инсулина в сыворотке крови после разных сроков инкубации |
 |
Контролем для определения инсулина служила сыворотка крови с добавлением дистиллированной воды с инкубацией при температуре 37°С в течение 2 ч (первый контроль) и 6 ч (второй контроль).
Количество инсулина в сыворотке крови натощак в норме составляет 2-20 мкIE/мл, после еды – 20-60 мкIE/мл.
Полученные данные показывают, что фекальная вытяжка может разрушать инсулин. В 4 случаях количество инсулина увеличилось, что, по-видимому, обусловлено сбоями в проведении эксперимента.
Нами исследовано 100 пациентов с СД (см. табл. 1). Стимулом для проведения этого послужил факт нормализации показателей сахарного профиля у одной больной, страдавшей СД II типа, БА и хроническим калькулезным холециститом, после холецистэктомии с коррекцией ХНДП в виде рассечения связки Трейтца и коррекцией НБЗ. Также прошли и приступы удушья. СД II типа характеризуется нормальной выработкой инсулина в поджелудочной железе, но отсутствием реакции на него тканей организма или избыточным разрушением инсулина в печени. В норме в печени разрушается до 30% инсулина.
Мы пришли к выводу, подтверждая мнения других авторов, что СД в значительной части случаев сопровождается клиникой хронического гастроэнтероколита, что, по нашим данным, соответствует такой органической патологии, как НБЗ и ХНДП.
Таким образом, выдвигается рабочая гипотеза, что ликвидация НБЗ и ХНДП у части больных СД может привести к регрессу последнего.
Связь с желчно-каменной болезнью
В настоящее время выделяют три основные причины в этиопатогенезе желчно-каменной болезни (ЖКБ):
нарушения обмена веществ;
воспалительные изменения стенки желчного пузыря;
застой желчи.
Соответственно этим причинам изучены следующие данные при НБЗ.
1. Рост микрофлоры из порции «В» при зондировании двенадцатиперстной кишки получен в 76% случаев, после баугинопластики – лишь в 42%. Таким образом, баугинопластика уменьшает наличие микрофлоры в желчном пузыре. Надо отметить, что эта операция уменьшает наличие микрофлоры и в желудочном содержимом, а также существенно снижает дисбактериоз тонкой кишки, что определялось по качественной реакции мочи на индикан.
Эти цифры позволяют объяснить причину общепризнанного восходящего пути инфекции. Причина – НБЗ.
2. Подавляющее большинство пациентов с НБЗ (более 95%) имеют клинику ХНДП, а именно: отрыжку воздухом, срыгивание пищи, изжогу, горечь во рту. ХНДП – причина затрудненного опорожнения желчного пузыря, что ведет к застою желчи.
3. Явления хронического бескаменного холецистохолангита при НБЗ, по данным зондирования двенадцатиперстной кишки и УЗИ, выявлены в 100% случаев.
Для уточнения возможной связи НБЗ и ХНДП с ЖКБ были изучены клинические проявления патологии ЖКТ у 126 больных, страдающих хроническим калькулезным холециститом (см. табл. 1). Все пациенты с ЖКБ отмечали те или иные жалобы на ЖКТ. Из них 106 выполнена ирригоскопия, при которой у 35 больных (33%) определялся заброс контрастного вещества в подвздошную кишку, т.е. выявлялась НБЗ. Косвенный признак дуоденогастрального рефлюкса (он и сам является признаком ХНДП), а именно атрофия слизистой оболочки антрального отдела желудка, определен в 64% случаев.
Таким образом, выдвигается следующая рабочая гипотеза:
1) НБЗ и ХНДП лежат в основе хро-
нического некалькулезного холецистита,
ЖКБ;
2) ранняя коррекция НБЗ и ХНДП являются профилактикой ЖКБ;
3) недиагностированные НБЗ и ХНДП могут лежать в основе некоторых форм постхолецистэктомического синдрома.
Связь с язвенной болезнью
Язвенная болезнь (ЯБ) возникает на фоне нарушения нервно-гуморальной регуляции функций желудка и двенадцатиперстной кишки вследствие агрессивного воздействия кислотно-пептического компонента желудочного сока на слизистую оболочку с ослабленными защитными свойствами. Основным агрессивным фактором при язве двенадцатиперстной кишки являются соляная кислота и пепсин, а при язве желудка – сочетанное их действие с желчными кислотами, лизолецитином, панкреатическим соком, поступающим в желудок вследствие дуоденогастрального рефлюкса (ДГР). Защитный барьер слизистой оболочки образуют:
слой густой слизи, покрывающей эпителий желудка, и содержащиеся в нем ионы бикарбоната (слизисто-бикарбонатный барьер);
апикальная мембрана клеток;
базальная мембрана клеток 15.
С предлагаемых позиций ДГР возникает вследствие ХНДП. Нами при НБЗ с гипертензией в тонкой кишке на почве процессов гниения и брожения в 35% случаев выявлен еюнодуоденальный рефлюкс. Мы рассматриваем этот факт, а его причина – в НБЗ, как очень важную, но тем не менее не диагностируемую одну из причин ХНДП. Именно усиливающийся еюнодуоденальный рефлюкс после изолированной дуоденоеюностомии вызывает сомнения у многих авторов в правильности принимаемых решений. После баугинопластики еюнодуоденальный рефлюкс выявлен нами лишь после ее неадекватности в силу различных причин. Именно эти факты говорят о необходимости более частого одновременного выполнения дуоденоеюностомии и баугинопластики при оперативном лечении пациентов с ЯБ желудка и двенадцатиперстной кишки. Очень важно отметить показания к дуоденоеюностомии – расстояние между аортой и верхней мезентериальной артерией на уровне нижнегоризонтальной части двенадцатиперстной кишки менее 15 мм. Такой подход в большей степени ликвидирует ДГР, что и признается важнейшим звеном в этиопатогенезе ЯБ с позиций клапанной гастроэнтерологии.
Роль ДГР доказана экспериментальными данными. Так, Н.Н.Lawson 16, была сконструирована модель постоянного ДГР. Через 6 мес выявлена макро-, а затем и микроскопическая картина гипертрофического гастрита. В этом отношении холецистогастростомия по Н.А.Богоразу, а также гастроэнтеростомия не оправдали надежд хирургов добиться заживления язв, так как в половине случаев возникала еще более тяжелая патология – пептические язвы. R.M.Kirk 17 после вшивания желчного протока в желудок крыс также обнаружил образование язв у 13 животных из 30 оперированных.
Особо показательна работа Н.Н.Lawson 18 по обратимости изменений слизистой оболочки. Для создания рефлюкс-гастрита 6 собакам была произведена резекция желудка по способу Рейхель-Полиа. У всех животных гастрит был доказан морфологически. При повторной операции с целью устранения ДГР на 60 см ниже желудочно-кишечного анастомоза было наложено межкишечное соустье по способу Ру (с полным пересечением и ушиванием приводящей петли). У всех собак после второй операции ранее вызванный гастрит ликвидировался.
В значительном количестве случаев ЯБ начинается в детском возрасте. Следует отметить, что формирование баугиниевой заслонки заканчивается к 5-6 годам жизни, обусловливая до этого возраста функциональную НБЗ. Именно в этом возрасте часто возникают воспалительные изменения в тонкой и толстой кишке, которые легко могут привести к высоким мезентериальным лимфаденитам и перидуоденитам, нарушающим моторно-эвакуаторную функцию двенадцатиперстной кишки. Семейная предрасположенность к ЯБ, а она отмечается примерно у 25% больных, может быть объяснена врожденными отклонениями, приводящими к ХНДП, в виде артериомезентериальной компрессии, высокой фиксации дуоденоеюнального перехода и др. Характерная сезонность обострения в весенние и осенние месяцы, связанная с колебаниями метеорологических факторов (барометрическое давление), находит свое объяснение в барорецепторном регулировании (тельца Фатер-Пачини) функции связки Трейтца и ее мышцы и усиленных в этом месте мышечных волокон двенадцатиперстной кишки. Но это не характерно для местностей с ровным в течение года климатом, что было отмечено еще на 1-м съезде гастроэнтерологов. ЯБ двенадцатиперстной кишки чаще всего предшествует ЯБ желудка, что связано с умеренной степенью рефлюкса, выявить который невсегда легко, с самыми начальными формами ХНДП. При ЯБ желудка степень нарушения значительна, ДГР – массивный, постоянный, выявляется легко и у всех больных 19. Именно ДГР в начальных стадиях ЯБ перераздражает G-клетки антрального отдела желудка с гиперпродукцией гастрина и последующей гиперсекрецией соляной кислоты, пепсина, что характерно для ЯБ двенадцатиперстной кишки. По мере хронизации процесса, хронизации ДГР наступает атрофия слизистой оболочки желудка, ее энтеролизация, что и обусловливает понижение секреции. Это характерно для ЯБ желудка. Удлинение сроков эвакуации желудочного содержимого у больных ЯБ, несмотря на ускоренное ее начало, также связано с ХНДП. Обратное же поступление пищевых масс, перемешанных со щелочными соками двенадцатиперстной кишки, и является мощным стимулятором желудочной секреции. Замедление сроков эвакуации послужило L.D.Drоgstedt основанием для создания теории антрального стаза как причины язвообразования 20. Повышение кислотности желудочного сока у больных с зажившими под влиянием консервативного лечения язвами и увеличение числа обкладочных клеток в желудке, говорящее о восстановлении нормальной структуры слизистой оболочки, убедительно свидетельствуют в пользу достоверности рефлюксной теории патогенеза ЯБ и большой пластичности регенераторных процессов в слизистой оболочке. Довольно частая неэффективность консервативного лечения ЯБ, особенно с желудочной локализацией, связана с наличием неустраненных ХНДП и ДГР. Наличие ночной голодной секреции у больных с ЯБ двенадцатиперстной кишки можно объяснить ДГР, который облегчается горизонтальным положением тела во время сна, когда другие раздражители отсутствуют.
Подобное понимание патогенеза ЯБ не противоречит существующим теориям язвообразования, а лишь отводит им определенное место.
Клинические проявления НБЗ и ХНДП у 106 пациентов, страдающих ЯБ (см. табл. 1), позволяют высказать предположение о наличии у подавляющего большинства больных этой группы именно патологии клапанной системы ЖКТ.
После операции баугинопластики нормацидное состояние выявлено у 35% пациентов (до операции оно было у 12,5%), гипоацидное – у 9% (до операции –у 20%), анацидное – у 18% (до операции – у 33%). Количество больных с гиперацидным состоянием увеличилось на 2%. ДГР зарегистрирован у тех же больных, у которых он имел место до операции. По данным ФГДС, ДГР после операции обнаружен в 26%, тогда как до операции – в 44% случаев. Ликвидация гипертензии в тонкой кишке на почве процессов гниения и брожения при НБЗ, как одного из фактора ХНДП, по нашему мнению, позволило значительно улучшить секреторную функцию желудка в виде ее усиления. Гиперацидное состояние обусловлено остающимися общепризнанными причинами ХНДП. Эти данные косвенно подтверждают перспективы клапанной гастроэнтерологии в лечении ЯБ. Имеющиеся единичные случаи (их 9) достижения стойкой ремиссии в течении ЯБ после баугинопластики и адекватной коррекции ХНДП пока не позволяют нам сделать более конкретные выводы. Приведем лишь интересную мысль профессора Л.И.Казимирова 21: «Нам даже кажется оправданным риск оставления язвы при обнаружении явных причин дуоденальной непроходимости и производства лишь операций типа дуоденоеюностомии, особенно у лиц молодого возраста с коротким язвенным анамнезом».
Данные дооперационного определения расстояния между аортой и верхней брыжеечной артерией на уровне нижней горизонтальной части двенадцатиперстной кишки методом КТ и УЗИ, рентгеноскопии двенадцатиперстной кишки с зондом без гипотонии, поэтажной манометрии методом открытого катетера, интраоперационной диагностики позволяют нам утверждать, что артериомезентериальная компрессия (а именно эта причина ХНДП самая сложная в диагностическом плане) в подавляющем своем большинстве диагностируется лишь при КТ и УЗИ и очень редко – во время операции. Именно отсутствие настороженности, возможностей диагностики артериомезентериальной компрессии часто загоняют врача и больного в неизлечимую «функциональную» форму ХНДП. То же самое относится и к другой причине ХНДП – НБЗ, которой практическая медицина внимания не уделяет.
На основании клинических проявлений в отдаленные сроки после операции мы пришли к выводу, что дуоденоеюностомия показана при расстоянии между аортой и верхней мезентериальной артерией на уровне нижнегоризонтальной части двенадцатиперстной кишки менее
15 мм и должна ограничиваться рассечением связки Трейтца. Баугинопластику нужно выполнять всегда при болезнях ЖКТ, а также при возможном влиянии ЖКТ на экстраинтестинальную патологию.
Хочется добавить, что ДГР многими исследователями рассматривается как предраковое состояние.
Связь с раком толстой кишки
Одной из теорий канцерогенеза является теория Вирхова, суть которой заключается в постоянном патологическом раздражении органов и тканей. В этиопатогенезе рака толстой кишки с указанной позиции рассматриваются желчные кислоты, особенно вторичные. Избыточное количество желчных кислот, увеличение времени их контактирования со слизистой оболочкой толстой кишки и рассматривается некоторыми авторами как одно из звеньев развития рака толстой кишки 22-24.
В норме 80-90% желчных кислот всасывается в дистальных отделах подвздошной кишки. При несостоятельности илеоцекального запирательного аппарата в условиях рефлюкс-энтерита эта функция подвздошной кишки ухудшается и значительная часть пула желчных кислот переходит в толстую кишку и оказывает на нее патологическое действие. Так, по данным Г.Г.Немсадзе и соавт., концентрация желчных кислот при НБЗ составила 12,3 ±2,1 мг/г сухой массы фекалий, при нормально функционирующей баугиниевой заслонке – всего лишь 8,5 ±1,9 мг/г 25. Mastromarino и соавт. установили, что активность метаболитов желчных кислот в фекалиях была намного выше у больных раком толстой кишки, чем у контрольных лиц 26. M.Q.Hill отмечает, что концентрация желчных кислот в кале у различных групп населения коррелирует с риском развития рака толстой кишки. В экспериментах на животных, когда рак толстой кишки вызывался диметилгидразином, показано, что индуцированное изменение концентрации фекальных желчных кислот, которое вызывалось отведением желчи к слепой кишке, сопровождалось повышением числа случаев рака толстой кишки 24. С позиции НБЗ именно микрофлора в подвздошной кишке является пусковым моментом в развитии рефлюкс-энтерита, что может в дальнейшем вести к канцерогенезу толстой кишки. Это подтверждается тем, что в опытах по развитию экспериментального рака толстой кишки у стерильных животных 27 и животных, леченных антибиотиками 28, число раковых опухолей много меньше, чем у животных с обычной микрофлорой. К.С.Ормантаев и соавт. у 55 больных детей с рецидивирующим хроническим воспалительным процессом в илеоцекальной зоне выявили более высокое содержание желчных кислот в фекалиях у пациентов с НБЗ, чем без нее 29. О том, что при правосторонней гемиколэктомии в месте впадения тонкой кишки в толстую должен быть сформирован клапан абсолютного действия с целью профилактики рака оставшейся толстой кишки, свидетельствуют данные Г.Г.Немсадзе и соавт. 25. Ими отмечено, что после произведенной правосторонней гемиколэктомии с наложением илеотрансверзоанастомоза «бок в бок» средний уровень желчных кислот в сухой массе фекалий составил 14,7±3,5 мг/г, тогда как до операции он равнялся 10,9±2,9 мг/г. После же аналогичной операции, но с наложением поперечного инвагинационного анастомоза по Я.Д.Витебскому как более арефлюксного средний уровень желчных кислот в фекалиях составил 11,9 ±2,6 мг/г сухой массы, тогда как до операции он равнялся 11,7±2,6 мг/г. Последний вид анастомоза практически не изменил концентрацию желчных кислот в фекалиях. Эти примеры косвенно говорят о необходимости функционирования баугиниевой заслонки как клапана абсолютного действия.
При НБЗ, доказанной ирригоскопией, нами проведено изучение биоптатов слизистой оболочки толстой кишки, что позволило установить различные степени воспаления с инфильтрацией лимфоидными клетками почти во всех случаях (96%), гистиоцитами (46%) и плазматическими клетками (24%). Явления отека имели место в 92% наблюдений, фиброза – в 56%. Кроме того, были обнаружены кровоизлияния, полнокровие сосудов, а также пролиферация кишечного эпителия (27%), повышенное слизеобразование и атрофия слизистой. При фиброколоноскопии у 86% пациентов имелись признаки колита, у более чем половины больных (53%) он носил тотальный характер, у 33% – регионарный. Баугиниева заслонка оказалась сомкнутой в 16% случаев, зияющей– в 46%. При ирригоскопии до операции явления колита отмечены у 87% пациентов, при контрольном обследовании после операции – лишь у 16%.
При ректороманоскопии до операции в 100% случаев обнаружены явления проктосигмоидита, после операции явления невыраженного колита отмечены лишь в 25%.
При контрольной фиброколоноскопии явления колита выявлены у 47% пациентов, у 26% – сегментарного, у 21% – диффузного. В подвздошную кишку после операции провести аппарат не удалось. Изучение биоптатов слизистой оболочки толстой кишки при контрольном обследовании также подтвердило регресс воспаления. Так, явления фибросклероза зарегистрированы в 39% случаев, круглоклеточная инфильтрация – в 35%, инфильтрация плазматическими клетками –в 4%, инфильтрация лимфоидными клетками – в 39%, отек – в 8%, пролиферация кишечного эпителия – в 35%.
Таким образом, баугинопластика в нашей модификации значительно уменьшила степень воспаления толстой кишки, что в целом уменьшает риск развития ракового процесса.
Клинические проявления НБЗ выявлены нами у 106 пациентов с гистологически доказанным раком толстой кишки (см. табл. 1). Из таблицы видно, что значительная часть пациентов с онкологическим процессом в толстой кишке имеет клинику НБЗ, что подтверждает участие НБЗ в канцерогенезе толстой кишки. Ликвидация недостаточности баугиниевой заслонки и использование арефлюксного анастомоза открывают возможности хирургической профилактики возникновения предопухолевых заболеваний и рака толстой кишки 25.
Таким образом, на основании проделанной научно-практической работы, целесообразность которой подтверждена 4 патентами (патент № 1790397 на изобретение «Способ баугинопластики»; патент № 202664 на изобретение «Способ баугинопластики»; патент № 2150110 на изобретение «Способ диагностики первичной недостаточности баугиниевой заслонки»; решение о выдаче патента на изобретение «Способ лечения бронхиальной астмы по заявке №99103961), защитой диссертации на соискание научной степени кандидата медицинских наук в 1994 г., выдвигаются гипотезы о новом подходе к лечению известных болезней. С позиции клапанной гастроэнтерологии предлагается решить проблемы заболеваний пищеварительной системы, включая профилактику онкологических процессов данной локализации. Эти предложения обоснованы получением первых положительных результатов в лечении некоторых экстраинтестинальных нозологических форм, которые на сегодняшний момент развития медицины недостаточно изучены.
Автор предлагает объединить усилия научно-практической медицины Нижегородской области в исследовании возможностей клапанной гастроэнтерологии.
От редакции. Приглашаем высказаться по существу затронутых проблем всех, чье мнение не совпадает или, наоборот, совпадает с авторским.
Литература
Витебский Я.Д. Основы клапанной гастроэнтерологии. Челябинск: Южно-Уральское книжное издательство; 1999; 303 с.
Мечников И.И. Академическое собрание сочинений. 15. М.; 1962.
Мечников И.И. Этюды о природе человека. М.; 1908.
Ногаллер А.М. и др. Хронические колиты и дискинезии толстой кишки. Ташкент: Медицина; 1989; 211 с.
Климов А.Н., Никульчева Н.Г. Липиды, липопротеиды и атеросклероз. СПб: «Питер»; 1995; 297 с.
Трошина В.П., Алясова А.В. Особенности липидного обмена у больных хроническими колитами с сопутствующей недостаточностью илеоцекального запирательного аппарата и соляралгией. Нижегородский медицинский журнал 1993; 3: 80-81.
Ногаллер А.М. Аллергия и хронические заболевания органов пищеварения (диагностика и лечение пищевой, микробной и тканевой аллергии). М: Медицина; 1975; 227 с.
Мартынов В.Л., Мясников И.Г., Пантелеева Р.А. Синдром вегетативной дистонии и дисфункции желудочно-кишечного тракта. В кн.: VII Всерос. съезд неврологов, Нижний Новгород; 1995.
Чучалин А.Г. Бронхиальная астма. Т.1-2. М: Медицина; 1997.
Торгушина Н.С., Мартынов В.Л. Изменение кожи больных при недостаточности баугиниевой заслонки. В кн.: Материалы конференции «Актуальные проблемы колопроктологии». Нижний Новгород; 1995.
Marks I., Shuster S. Dermatogenic enteropathi. Jut 1970; 11: 292-298.
Polak I.M., Bloom I.R., Wright N.A., Butler U. Physiology of the gut. 1989.
Ebert R., Greutzfeladt W. Clinics in Gastroenterology 1980; 9: 679-698.
Ross S.A., Shaffer E.A. Gastroenterology 1981; 86; 108-111.
Davenport G. Gastroenterology 1965; 49: 189.
Lawson H.H. Lancet 1964; 1: 469-472.
Kirk R.M. Brit. Journ. Surg. 1970; 57 (7): 521-524.
Lawson H.H. Brit. Journ. Surg. 1972; 59 (1): 13-15.
Витебский Я.Д. Хронические нарушения дуоденальной проходимости и язвенная болезнь желудка и двенадцатиперстной кишки. Челябинск: Южно-Уральское книжное издательство; 1976; 188 с.
Dragstedt L.R. Gastroenterology 1956; 30: 208.
Казимиров Л.И. К вопросу хирургического лечения дуоденостазов. В кн.: Вопросы грудной и абдоминальной хирургии. Горький: Изд-во ГМИ; 1971;с. 317-326.
Hill M.Q. Bacterial factors. Topics in Gastroenterology 1977; 5: 45-64.
Hill M.Q. Metabolic epidemiology of large bowel cancer. Gastrointestinal cancer, Editers by Q. De Cosse, P. Sherlock, 1981.
Hill M.Q. Гастроэнтерология. Том 3. М: Медицина; 1988; с. 235-252.
Немсадзе Г.Г. и др. Функциональное состояние илеоцекального запирательного аппарата у больных раком толстой кишки. Вестник хирургии 1990; 4: 21-23.
Mastromarino A., Reddy B.S. Wynder E.L. Metabolic epidemiology of colon cancer: enzymic activity of the local flora. American Journal of Clinical Nutrition. 1976; 29: 1455-1460.
Reddy B.S., Narisawa J., Maronpot R., Weisburger Q., Wynder E.L. Animal models for the study of dietory factors and cancer of the large bowel. Cancer Research 1975; 35: 3421-3426.
Loedin B.R., Lorbach S.L. Effect of antibiotics induced by 1,2-dimethylthydrozine dichloride. Journal of the National Cancer Institute 1981; 67: 877-880.
Ормантаев К.С., Ахпаров Н.Н., Осипов Р.Р. Клинико-функциональная диагностика и хирургическое лечение недостаточности илеоцекального запирательного аппарата у детей. Детская хирургия 1999; 1: 6-9.